Bei der Colitis Ulcerosa handelt es sich um eine chronische Entzündung der Dickdarm-Schleimhaut. Dadurch kann es zu oberflächlichen Geschwüren und Blutungen kommen. Häufig ist der Beginn schleichend. Die Entzündung des Dickdarms beginnt zunächst im Enddarm und kann sich in Richtung Dünndarm auf den gesamten Dickdarm ausbreiten.
Colitis
Ulcerosa

Was ist Colitis Ulcerosa?

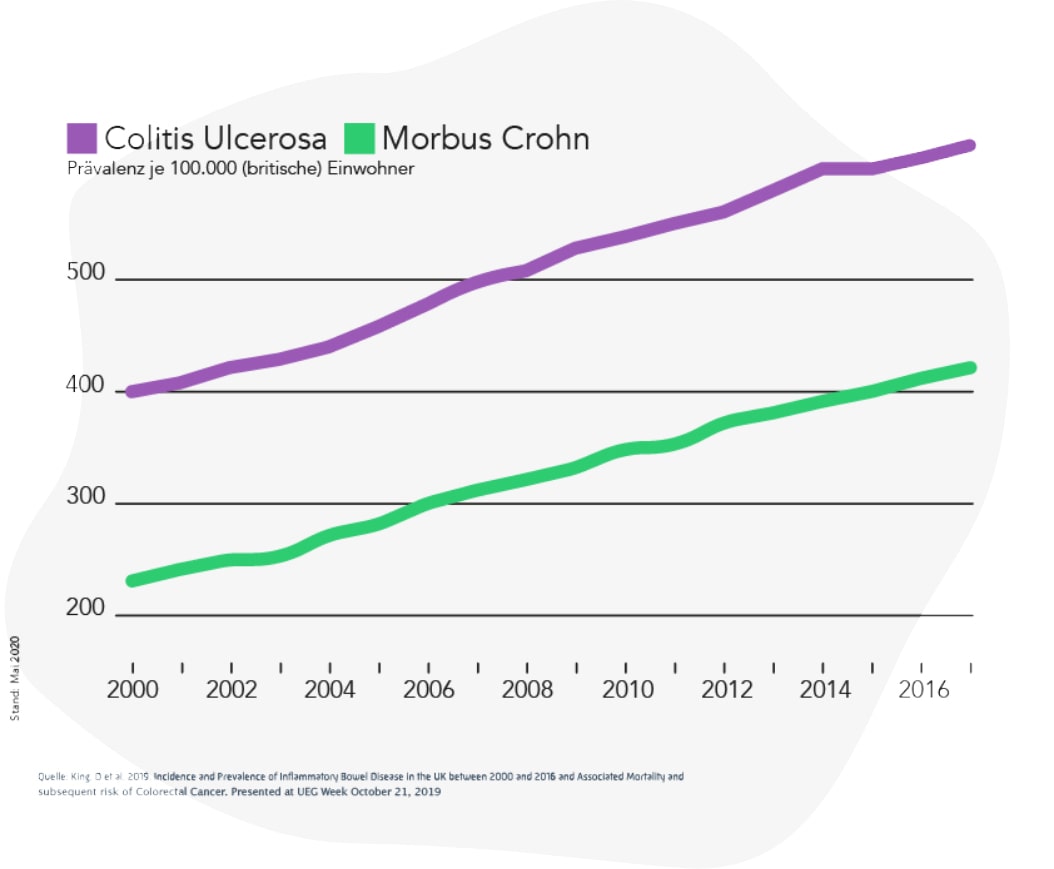
Alarmierende Zahlen
Eine aktuelle britische Studie1 beschreibt für den Zeitraum von 2000 bis 2017 einen Zuwachs von Patienten mit Colitis Ulcerosa um 55 Prozent, bei Morbus Crohn sogar um 83 Prozent. Die Zahl der offiziellen Betroffenen steigt jährlich, die Dunkelziffer ist noch höher.
Auslöser von Colitis Ulcerosa
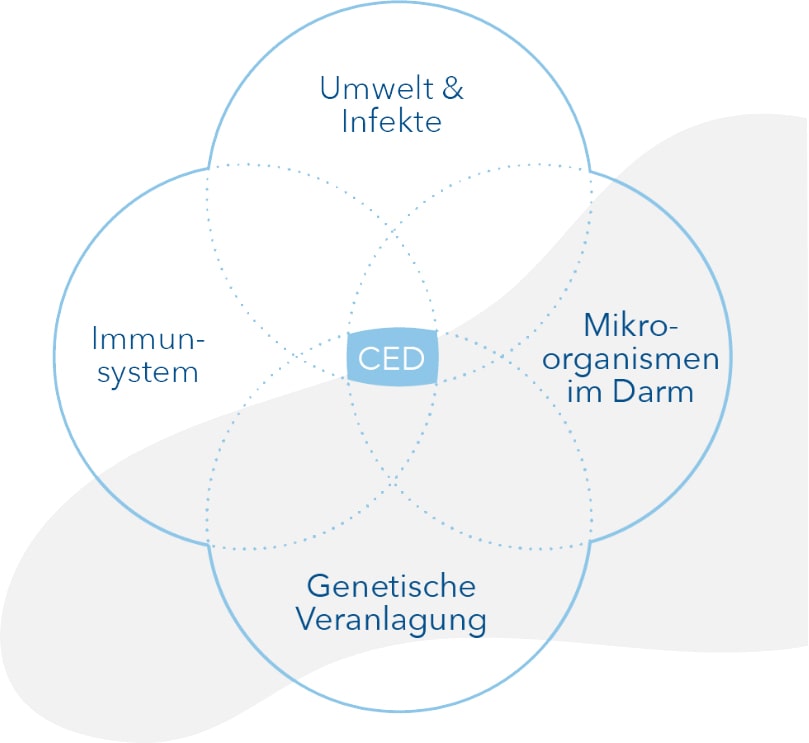
Die genaue Ursache von Colitis Ulcerosa ist bis heute nicht abschließend geklärt. Wissenschaftler gehen davon aus, dass sie keinen einzelnen Auslöser hat, sondern unterschiedliche Faktoren an ihrer Entstehung beteiligt sind, wie z.B. Ernährung, Infektionen und genetische Veranlagung. Darüber hinaus scheint eine Störung in der Schleimhautbarriere und der Darmflora eine Rolle zu spielen.
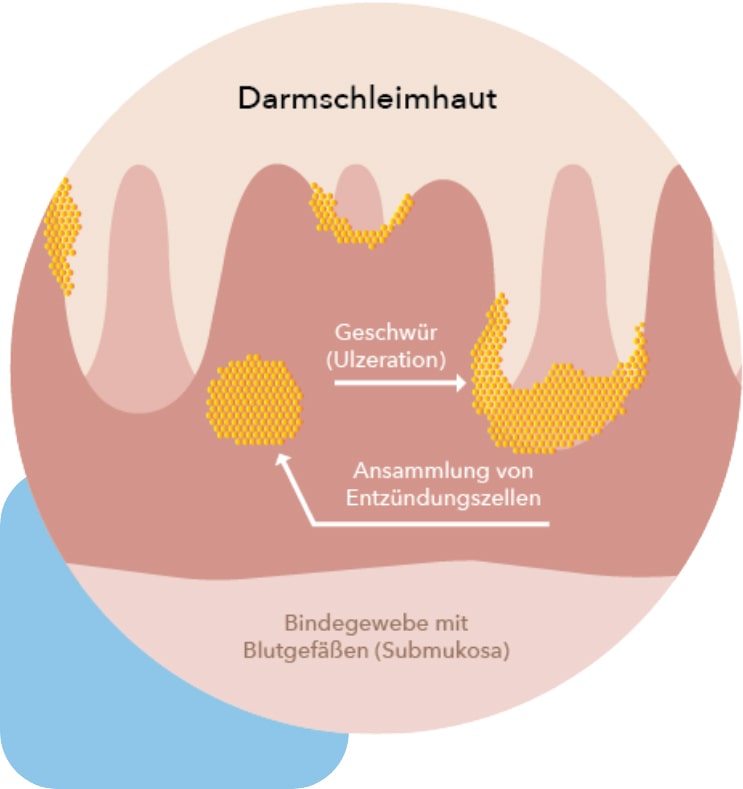
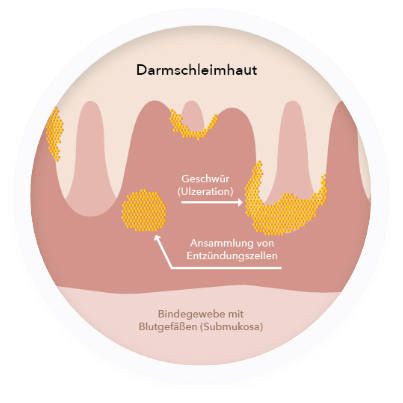
Darmschleimhaut
Die Darmschleimhaut mit ihrer Darmflora stellt für Bakterien und andere Keime im Darm ein unüberwindbares Hindernis dar. Bei Menschen mit Colitis Ulcerosa ist diese Barriere geschwächt. Die Schleimhautzellen halten weniger fest zusammen und auch vom schützenden Schleim, der diese Zellen überzieht, ist weniger vorhanden. Bakterien gelingt es daher, in die Darmwand einzuwandern, das Immunsystem wird alarmiert und reagiert mit einer Entzündung.
Diese Faktoren begünstigen vermutlich einen Defekt der Darmschleimhaut , bei dem es u.a. zu einem Rückgang der schützenden Schleimschicht und Veränderungen in der Struktur der Darmschleimhautschichten mit Gewebszerfall und Abszessen kommt. Dies führt zu der chronischen Schleimhautentzündung und Blutungen.2
Ausprägungen von Colitis Ulcerosa
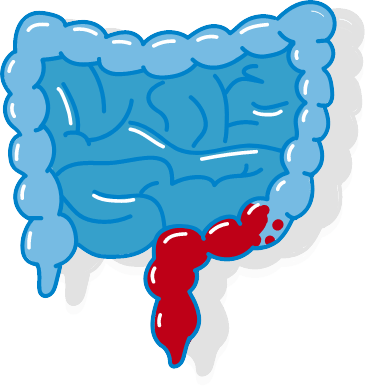
Bei 40 bis 50 % der Menschen mit Colitis Ulcerosa sind ausschließlich der Enddarm (Proktitis) und das Sigma betroffen.
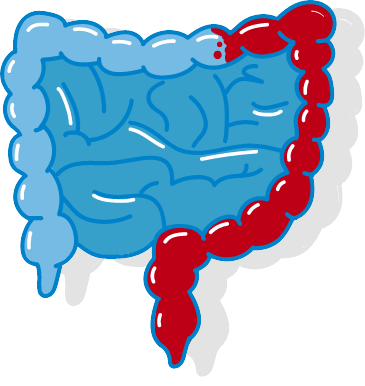
30 bis 40 % der Erkrankungen zeigen einen Befall der linken Dickdarmhälfte über das Sigma hinaus (Linksseitenkolitis).
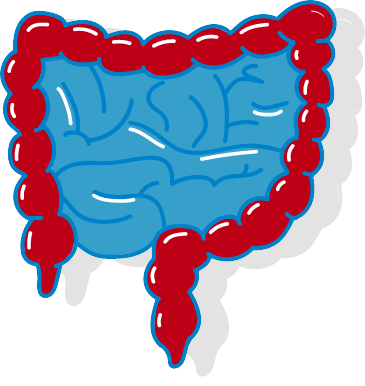
Nur bei etwa 20 % der Menschen mit Colitis Ulcerosa ist der gesamte Dickdarm entzündet (Pankolitis).
Symptome von Colitis Ulcerosa
Patienten mit einer Colitis Ulcerosa klagen oft darüber, dass sie häufigen Stuhldrang haben und unter Bauchkrämpfen leiden. Ihr Stuhl ist flüssig bis dünnflüssig mit blutigen, schleimigen Auflagerungen. Viele Patienten müssen nachts häufiger aufstehen, um ihren Darm zu entleeren. Einige Patienten berichten zusätzlich über Fieber oder dass sie sich abgeschlagen und krank fühlen.
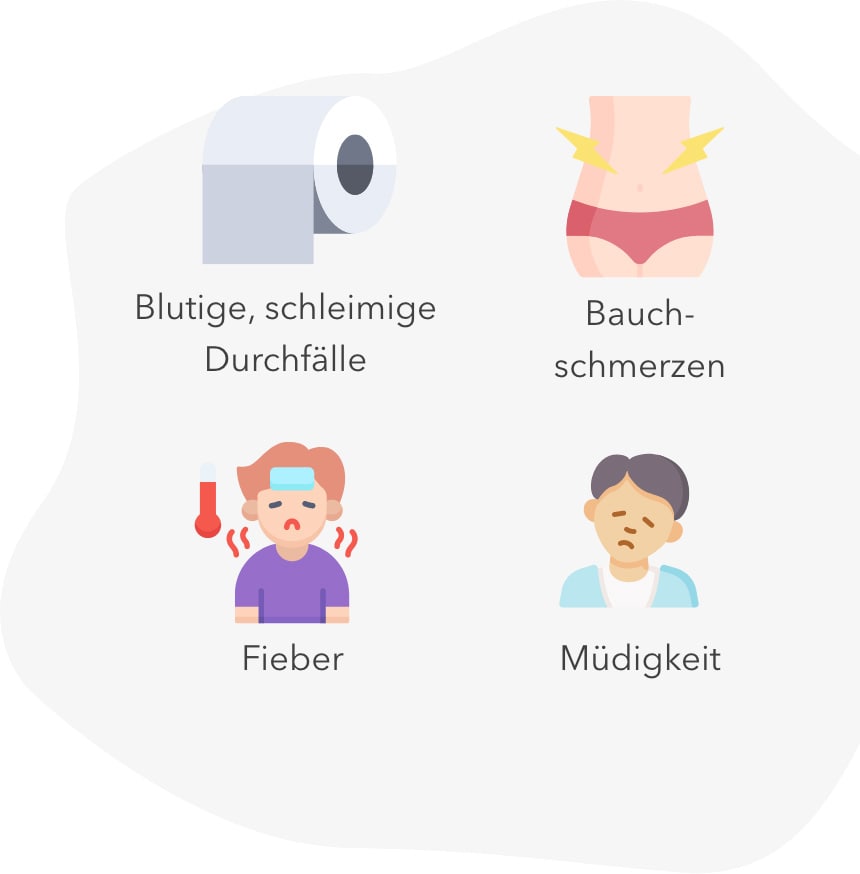
Weitere Beschwerden
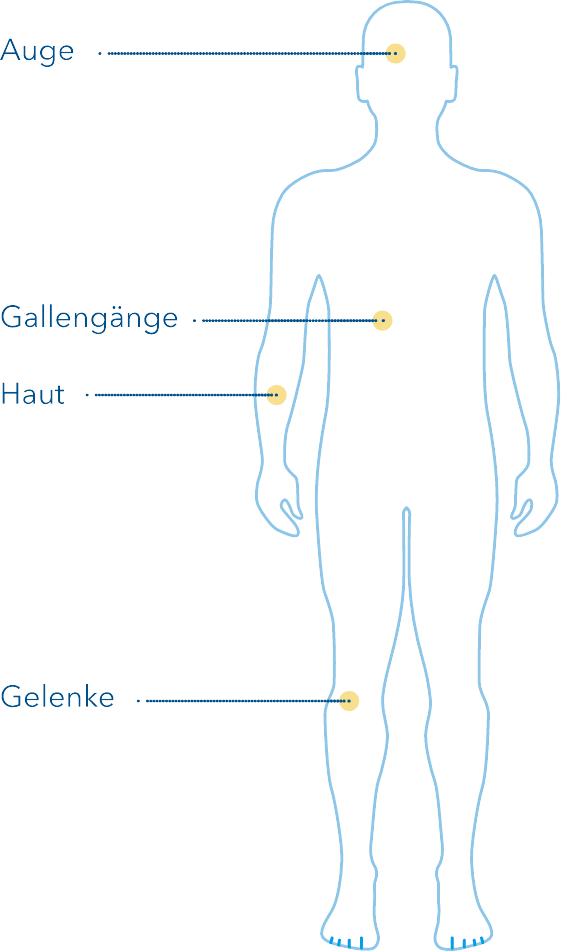
Eine Colitis Ulcerosa kann auch an anderen Stellen des Körpers auftreten. Am häufigsten kommen Entzündungen der Gelenke, der Wirbelsäule oder des Kreuzbeins vor. An der Haut können sich kleine Geschwüre, Vereiterungen oder rot-violette Knoten an der Vorderseite der Unterschenkel bilden. Auch die Leber kann erkranken (primär sklerosierende Cholangitis). Viele Patienten nehmen stark ab.3
Colitis Ulcerosa – eine Krankheit in Schüben

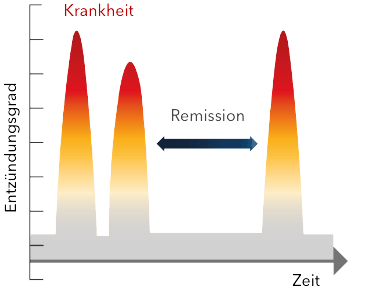
Colits Ulcerosa tritt in Schüben auf. Während eines starken Schubs kann es zu Krankenhausaufenthalten kommen. Während der Remission (beschwerdefreie Phase) können Betroffene ihrem ganz normalen Alltag nachgehen. In der Remissionsphase erholt sich die Darmschleimhaut, die Entzündung klingt ab und die Symptome gehen zurück.
Therapiemöglichkeiten
Colitis Ulcerosa sind derzeit noch nicht heilbar. Therapiemaßnahmen zielen vor allem darauf ab, die Lebensqualität der Betroffenen zu verbessern, die Remissionsphasen zu verlängern und schwere Komplikationen zu vermeiden.


Schulmedizinische Therapie
Laut Leitlinie sollte eine leichte bis mittelschwere Erkrankung mit einem akuten Entzündungsschub in erster Linie medikamentös therapiert werden. Zur Anwendung kommen entzündungshemmende Wirkstoffe (Mesalazin), Kortison, Immunsuppressiva und Antikörper gegen Entzündungsfaktoren zum Einsatz.
In schweren Fällen gibt es Operationen, wo der Dickdarm entfernt wird.
Kulturen-Komplex-Therapie: Darmflora aufbauen
Darüber hinaus wurde in klinischen Studien nachgewiesen, dass vor allem die bakterielle Flora einen maßgeblichen Einfluss auf Entstehung und Verlauf der Colitis Ulcerosa hat. Deswegen ist die Einnahme von probiotischen Bakterienstämmen empfehlenswert.
Die probiotische Variante ist im Vergleich zur Standardmedikation mit keinen Nebenwirkungen verbunden. Bakterienpräparate wirken den Ursachen entgegen und bekämpfen nicht nur die Symptome.


Ernährungstherapie
In der Remission empfiehlt sich eine leichte Vollkost, die kalorien-, vitamin- und ballaststoffreich ist Also reichlich Vollkornprodukte (fein geschrotet), Gemüse, mildes Obst, Nüsse und Hülsenfrüchte, Eier. Entzündungshemmende Nahrungsmittel wie Omega-3-Fettsäuren (aus beispielsweise Leinöl, Lachs) und Beeren, insbesondere Heidelbeeren, können helfen.
In der Akutphase sollten nur milde Lebensmittel verzehrt werden. Zucker sollte stark reduziert werden (Laktose, Fructose, Sorbet). Es sollten wenige Ballaststoffe gegessen werden, leicht verdauliche Kohlenhydrate, viel Haferschleim und pürierte Suppen.


Sport
Sport und chronisch-entzündliche Darmerkrankungen (CED) schließen sich keineswegs aus. Die Wirkung von regelmäßigem Sport auf CED ist nur bisher kaum erforscht. Einig ist sich die Wissenschaft jedenfalls in einem Punkt: Sport löst keine Schübe aus.
Studien belegen, dass leichte bis mittelschwere Bewegung das Risiko für Beschwerden wie Verstopfung, Gallenkoliken und Divertikelerkrankungen verringern kann.


Studienübersicht & Fußnoten:
1) King. D et al. 2019. Incidence and Prevalence of Inflammatory Bowel Disease in the UK between 2000 and 2016 and Associated Mortality and subsequent risk of Colorectal Cancer. UEG Week, 21.10.20192) Lynch WD, Hsu R. Ulcerative Colitis. [Updated 2020 Jun 18]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing3) Rationelle Diagnostik und Therapie in der Inneren Medizin in 2 Ordnern; Meyer, J. et al. (Hrsg.); Elsevier 5/2017